新型 COVID-19 病毒不仅对感染者的呼吸系统与肺组织造成伤害,更多研究亦指出 COVID-19 病毒也会攻击感染者的心血管系统(包含可能直接攻击血管内皮细胞,导致弥散性血管内凝血和大范围的血栓)而引起更多心血管并发症、心肌炎、 低血氧症等 [1, 2]。许多 COVID-19 无症状的患者中,可能出现心肌炎并导致低氧血症,而心肌炎可产生心脏纤维化,多年后可能出现扩张型心肌病引起的心力衰竭 [3]。
目前对于 COVID-19 患者尚无特效药加以治疗,因此探索新的、副作用小的、有效的舒缓或治疗病症方法具有重要意义……
研究与临床结果亦显示,氢气不仅能够选择性地对活性氧自由基 (‧OH) 和过氧亚硝酸盐 (ONOO-) 进行中和 [4,5],对缓解发炎症状 [6-8] 与舒缓抗癌治疗引起的副作用 [9,10] 也有相当帮助。考虑到氧气增加线粒体活性的必须,氢氧混合吸入成为学术界对抗慢性疾的重要抓手。
近日,《北市医学杂志》刊载了一篇名为《有助于减缓COVID-19病人症状与减少住院时间的医用高浓度氢氧气之回顾》的文章,从安全性、有效性、创新型等角度,详细解读了国家选择氢氧气混合吸入抗疫的原因。
理论依据
1.依据格雷厄姆扩散定律 (Grahamʼs Law of diffusion):一种气体的扩散速度与气体密度的平方根成反比 [11]。
2.伯努利原理 (Bernoulli principle)指出:流体速度增加其压力将下降 [12]。如果患者吸入气体中 H2 浓度越高,吸入气体的密度越低,其扩散速度越大,压力越低,从而降低了患者呼吸具有高浓度H2气体的驱动压力。
3.已完成的吸入高流量与高浓度氢氧混合气(比率约 66.6% 氢气+33.3% 氧气)对慢性阻塞性肺疾病的多中心临床研究和因气道狭窄引起的呼吸困难的单中心临床研究结果显示:吸入高浓度氢氧混合气能改善气道阻力 [13],增加氧气弥散度和氧流量,改善呼吸困难(急性呼吸窘迫)症状,而有助于舒缓哮喘、慢性阻塞性肺病患者等呼吸系统疾病。
4.中国国家卫生委员会发布的《新型冠状病毒肺炎诊断与治疗规程》第7版中,也建议可使用 66.6% 氢气 /33.3% 氧气的混合气体供给COVID-19 患者吸入 [14]。
5.俄罗斯针对 COVID-19 患者康复期间进行氢氧临床实验发现,吸入氢氧不仅对于COVID-19患者的休息低血氧症和内皮细胞功能混乱临床表现获得改善[15],而且对于患者的鼻咽黏膜免疫功能也有促进效果[16]。
6.日本厚生劳动省亦将吸入氢氧气列入先进医疗B类体系,用于减轻心脏停止症候群之脑部障碍 [17]。
根据上述可知,吸入高流量与高浓度的氢氧混合气可能有助于缓解或改善 COVID-19患者胸闷、胸痛、休息血氧饱和度、呼吸困难等疾病,更可能藉由氢气作用改善血管内皮功能与调节心血管系统。
因此吸入高浓度的氢氧气可能是降低 COVID-19 病毒攻击人体的关键因素!
使用医疗用氢氧混合气注意事项
与一般药物相比,人体吸入氢氧混合气时,由于氢分子属于更小分子,因此容易进入人体细胞而形成生物学作用;进一步,制造氢氧混合气的设备(下称“氢氧气产生机”)运作时倘若相关零元件因温度或压力等因素造成解析、剥落,所产生的微颗粒将会伴随氢氧气混合气一并被使用者吸入,因而产生微颗粒植入人体状况;再考虑氢氧混合气如未妥善控制将有爆炸之风险。
——因此目前这类医疗用氢氧气产生机在一些国家已被归类为第三类医疗器械 (中国:第三类;欧盟:IIb;日本:IIb)。
医疗用氢氧混合气应用于 COVID-19 患者临床试验结果
目前已有医疗级氢氧气产生机(产品名称:氢氧气雾化机,产气量:3 L/min;氢气:氧气 = 2:1)获得中国国家药品监督管理局批准的第三类医疗器械注册证(注册证号:国械注准 20203080066),用于慢性阻塞性肺疾病急性加重期的成人患者的症状(包括呼吸困难、咳嗽、咳痰)改善 [18]。以下显示将此医疗级氢氧气雾化机应用于辅助治疗 COVID-19 患者的两项临床试验结果:
一、症状舒缓可能性
将 2020 年 01 月 ~2020 年 03 月中国境内11个病区住院治疗的 103 例 COVID-19 患者进行回顾性病例对照研究,按照是否吸氢氧气混合气进行辅助治疗(暴露因素)分为研究组和对照组分别为 52 例和 51 例。
研究组:排除入院时无呼吸困难的患者0例,排除入组前无呼吸困难的患者8例,最终纳入分析的研究组共44 例。
对照组:排除入院时无呼吸困难的患者3例,排除入组前无呼吸困难的患者2例,最终纳入分析的研究组共46例。
受试者均按照医嘱进行常规治疗,研究组住院期间则额外使用前述氢氧气雾化机吸入氢氧混合气进行辅助治疗,累计吸入氢氧混合气时间中位数为64.0 (Q1~Q3: 24.0~157.0)小时,每日治疗时间中位数为7.7 (Q1~Q3: 6.0~18.3)小时。
统计分析软件采用 R3.5.1,两组受试者入组时疾病严重程度、血氧饱和度 (SpO2)、发烧比例和咳嗽症状等级的组间比较差异均无统计学意义 (P>0.05)。入组时呼吸困难、胸痛症状严重程度组间比较差异有统计学意义 (P<0.05)。
疾病严重程度分成以下五种等级:

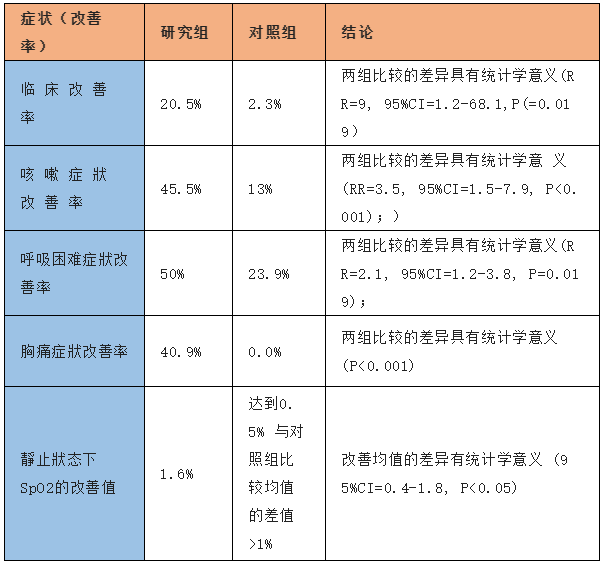
临床改善定义为疾病严重程度分级下降至少1个等级。临床改善率是指受试者疾病程度的改善的例数占总例数的比例。症状改善定义为症状分级下降至少1 级(症状评级分 0~4 级,依次表示无、轻度、中度、重度、极重度),症状改善率是指受试者症状改善的例数占总例数的比例。
第二天治疗与首次治疗当天相比:
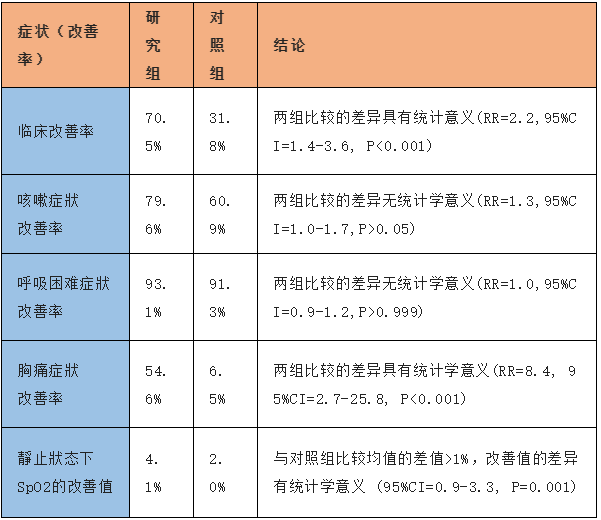
末次治疗与首次治疗当天相比:
二、住院天数缩减可能性
另一项研究,则是选择了对吸入氧气浓度需求相对较低的普通型 COVID-19 患者(即具有发烧、呼吸道等症状,影像学可见肺炎表现)作为研究,观察使用前述氢氧气雾化机吸入氢氧气混合气辅助治疗对住院时间的影响,易言之,系观察普通型 COVID-19 患者从住院到出院之时间(住院天数 = 出院日期 - 入院日期 +1)有无因吸入氢氧气混合气而有所差异。
统计分析软件采用 SAS9.4,对资料采用log-rank 检验比较氢氧气雾化机(即“暴露组”)与对照组的住院天数差异,并用KaplanMeier 法绘制住院天数曲线及计算住院天数的四分位数,其中住院天数 = 出院日期 - 入院日期 +1。
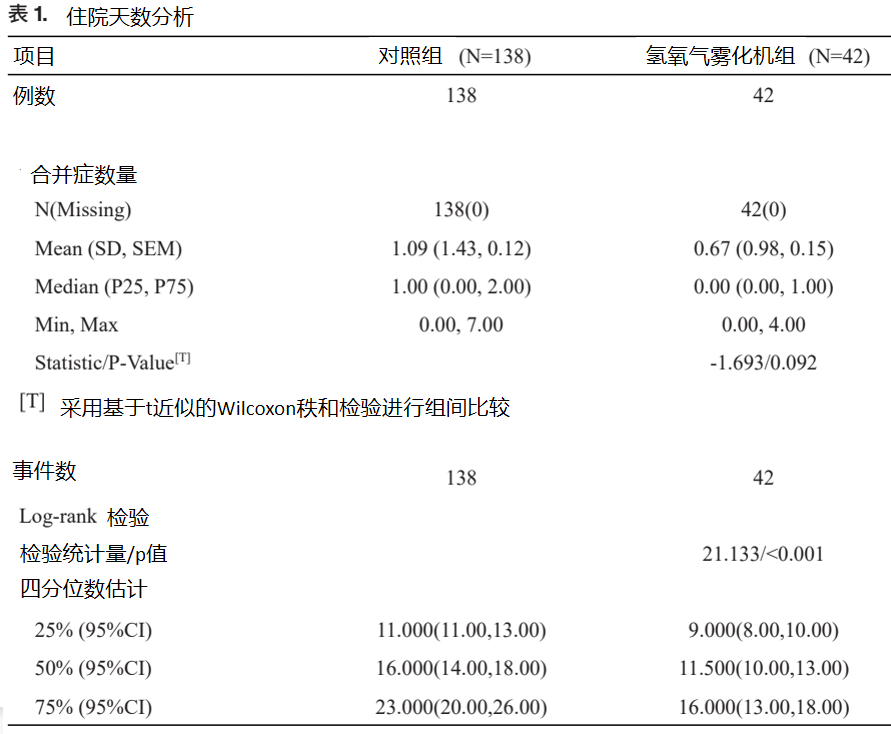
针对氢氧混合气组42例,对照组138例进行资料分析,平均合并症数量氢氧混合气组为0.67±0.98,对照组为1.09±1.43,两组差异无统计学意义 (P=0.092);中位住院天数氢氧混合气组為 11.5 [95%CI: 10.00, 13.00],对照组为16.0 [95%CI: 14.00, 18.00]。
中位元住院天数的组间差异有统计学意义 (P<0.0001),氢氧混合气组之住院天数低于对照组之住院天数(见表1),各时间点住院天数Kaplan-Meier 生存曲线(见图3)。
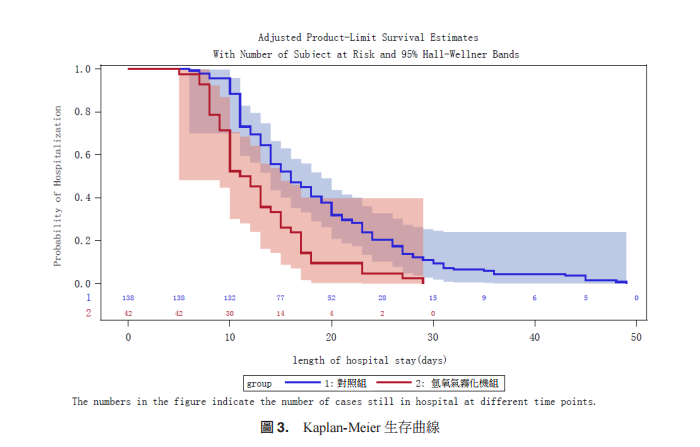
根据临床试验显示,高流量(3 L/min 或 6 L/min)高浓度(氢气:氧气 = 2:1)氢氧混合气有助于舒缓 COVID-19 患者的症状与减少住院时间。
因此,提供医疗等级的氢氧气产生机来产生高流量与高浓度的氢氧混合气供 COVID-19 患者吸入,将有助于舒缓 COVID-19 病毒对人体造成之症状与伤害,也可缓解医院医疗资源的过度消耗,尤其是对于缺乏氧气机或呼吸器的环境(诸如检疫旅馆、隔离中心或居家隔离)更可能是一种替代救援方案。
參考文献
1. Elsevier. COVID-19 and vascular disease.EBioMedicine 2020; 58: 1029662.
2. Kavanagh K. Is COVID-19 Primarily a Heartand Vascular Disease? Cited Oct 2020. Available at: https://www.infectioncontroltoday.com/view/is-covid-19-primarily-a-heart-and-vascular-diseases
3. Angiogenesis Foundation. New study showsCOVID-19 causes severe blood vessel damage. Cited October 2020. Available at: https://vascularnews.com/new-study-shows-covid-19-causes-blood-vessel-damage/.
4. Ohsawa I, Ishikawa M, Takahashi K, et al.Hydrogen acts as a therapeutic antioxidant by selectively reducing cytotoxic oxygen radicals.Nat Med 2007; 13(6): 688-94.
5. Liu C, Cui JG, Sun Q, et al. Hydrogen therapy may be an effective and specific novel treatment for acute radiation syndrome. Medical Hypotheses 2010; 74(1): 145-146.
6. Kajiya M, Silva J, Sato K, et al. Hydrogen mediates suppression of colon inflammation induced by dextran sodium sulfate. Biochem Biophys Res Commun 2009; 386(1): 11-5.
7. Zhang F, Sun Q, He B, et al. Anti-inflammatory effect of hydrogen-rich saline in a rat model of regional myocardial ischemia and reperfusion. Int. J. Cardiol 2011; 148(1): 91-5.
8. Buchholz M, Kaczorowski J, Sugimoto R,et al. Hydrogen inhalation amelioratesoxidative stress in transplantation induced intestinal graft injury. Am. J. Transplant 2008; 8(10):2015-24.
9. Nakashima-Kamimura N, Mori T, Ohsawa I,et al. Molecular hydrogen alleviates nephrotoxicity induced by an anti-cancer drug cisplatin without compromising anti-tumor activity in mice. Cancer Chemother Pharmacol 2009;64(4): 753-61.
10. Gao Y, Yang H, Fan Y, et al., Hydrogen-rich saline attenuates Cardiac and Hepatic Injuries in Doxorubiein Rat model by inhibiting inflammation and apoptosis. Mediators Inflamm 2016; 2016: 1320365.
11. Keith L. and John M. Physical Chemistry.Benjamin/Cummings Pub. Co. 1982.
12. G.K. Batchelor. An Introduction to Fluid Dynamics. Cambridge University Press 2000.
13. Zhou ZQ, Zhong CH, Su ZQ, et al. Breathing Hydrogen-Oxygen Mixture Decreases Inspiratory Effort in Patients with Tracheal Stenosis.Respiration 2019; 97(1): 42-51.
14. National Health Commission. Notice of the 7th version of guidelines for the diagnosis and management of Covid-19. Cited March 2020.Available at: http://www.nhc.gov.cn/yzygj/s7653p/202003/46c9294a7dfe4cef80dc7f5912 eb1989.shtml.
15. Shogenova L. V.1, et al. Hydrogen inhalation in rehabilitation program of the medical staff recovered from COVID-19. Cardiovascular Therapy and Prevention. 2021; 20(6): 2986.
16. Svitich, Oxana A., et al. Hydrogen effect on the mechanisms of mucosal immunity in patients with COVID-19. Terapevticheskii arkhiv 94.3 2022; 94(3): 372-377.
17. 水素ガス吸入療法.Cited June 2022. Available at:http://www.hosp.keio.ac.jp/about/yakuwari/
senshin/senshin16.html.
18. Ze-Guang Z, Wu-Zhuang S, Nan-Shan Z, et al. Hydrogen/oxygen therapy for the treatment of an acute exacerbation of chronic obstructive pulmonary disease: results of a multicenter,randomized, double-blind, parallel-group controlled trial. Respir Res 2021; 22(1): 149.